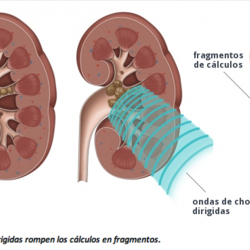
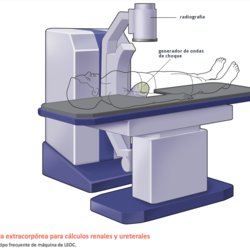
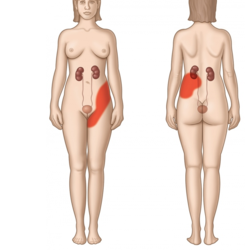
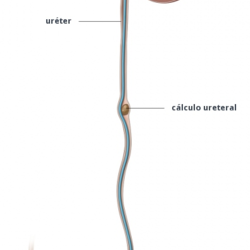
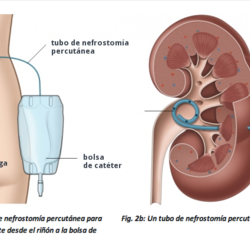
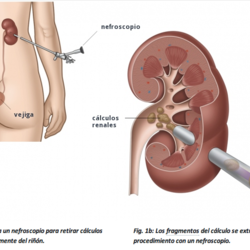
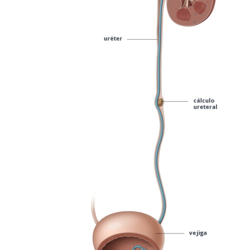
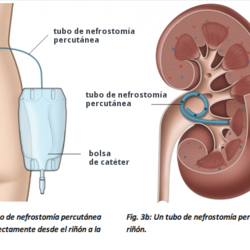
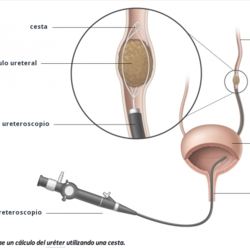
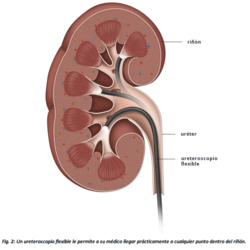
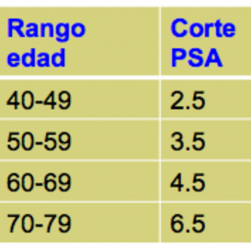
Tratamiento conservador
Tratamiento expulsivo médico (TME)
Si su cálculo puede ser expulsado con la orina (pequeños, distales con dolor bien controlado, sin complicaciones), puede que su médico le recete medicamentos ( alfa-bloqueadores que relajan el músculo liso del uréter, antiinflamatorios, corticoides) para ayudar a hacer que el cálculo se expulse más rápidamente y para reducir el dolor mientras se desplaza. A esto se le llama Tratamiento Expulsivo Médico (TME) .
Durante el TEM usted debe ver a su médico de forma regular, la frecuencia depende de lo que le recomiende. El médico tiene que comprobar si el cálculo sigue desplazándose y si sus riñones siguen funcionando bien.
Disolver el cálculo
Si usted presenta cálculos de ácido úrico (que se sabe por sus antecedentes, o se sospecha por que son radiotrasparentes o por los datos que aporta el TAC en el estudio diagnóstico), puede ser posible disolver el cálculo. Esto se realiza aumentando el valor de pH de su orina para hacerla alcalina en lugar de ácida. Normalmente se receta medicación oral como citrato alcalino o bicarbonato sódico. A un nivel de pH de 7.0-7.2, el cálculo reducirá su tamaño y puede incluso disolverse completamente. Usted puede comprobar fácilmente el valor de pH de su orina en casa utilizando una prueba de tira reactiva.